6.3.6. Профилактика и лечение внутричерепных нагноений.
Посттравматические и послеоперационные менингиты - частое осложнение черепно-мозговой травмы и экстренных нейрохирургических вмешательств (до 30% по данным разных авторов). Обычным способом лечения является парентеральное применение антимикробных средств, в том числе и путем внутриартериального введения. Неудовлетворительные результаты этих методов лечения, несмотря на энтузиазм отдельных авторов, объясняются рядом причин. В результате отсутствия точной информации о проницаемости ГЭБ для антибактериальных препаратов нельзя судить достоверно о том, достаточна ли концентрация антибиотиков в ликворе и ткани мозга при их внутривенном введении для подавления роста микроорганизмов. Возможность достижения более высоких концентраций антимикробных средств при внутриартериальном пути введения также не доказана, так как для преодоления препаратом ГЭБ принципиально важной является длительность экспозиции лекарства. Сомнительно, что 5-10 сек, в течение которых препарат проходит через мозг при введении в сонную артерию, достаточно для проникновения антибиотика в церебральную ткань.
Десятилетие назад при лечении посттравматического менингита стандартная схема антибактериального лечения предусматривала применение бензилпенициллина. Мы тоже ранее применяли при посттравматическом менингите внутривенные инъекции бензилпенициллина в больших дозах (до 36-40 млн ЕД) в расчете на достижение достаточной концентрации антибиотика в спинномозговой жидкости. Однако в настоящее время, в связи с практически полной резистентностью микрофлоры к пенициллину, мы считаем использование этой схемы лечения нецелесообразным.
Есть еще один существенный фактор. Для достижения эффекта антибиотика важно проникновение его не просто в мозг, а в гнойный очаг. Последний представляет собой скопление гнойного ликвора, которое не всегда хорошо дренируется в другие отделы ликворных пространств. Указанные соображения послужили причиной разработки принципиально новой концепции лечения гнойных менингитов. Два основополагающих положения этой концепции:
•интратекальное введение химиотерапевтических средств,
•дренирование и выведение гнойного ликвора (ликвораферез).
Обязательным условием дренирования ликворных пространств и интратекального введения антибиотиков является отсутствие аксиальной дислокации головного мозга, определяемой по неврологическим признакам и данным КТ. Необходимо подчеркнуть важность контроля неврологического статуса, так как появление дислокационной симптоматики служит показанием для прекращения выведения ликвора и требует эндолюмбального введения больших доз физиологического раствора для профилактики вклинения мозга.
При начальных признаках менингита достаточно введения антимикробного препарата эндолюмбально один-два раза в сутки путем люмбальной пункции. При нарастающих проявлениях внутричерепного нагноения мы прибегаем к дренированию люмбального канала. Люмбальный дренаж устанавливают под местной анестезией в типичном для люмбальной пункции месте – между II и III поясничными позвонками. Лучше использовать не прямую иглу, а изогнутую на дистальном конце, называемую иглой Туохи (рис. 6.26).
Срез иглы направляют к голове больного и по методике Сельдингера вводят катетер. Необходимо
применять только катетеры большого диаметра (внутренний диаметр не менее 1,4 мм), чтобы предупредить их обструкцию гнойным ликвором. Мы также рекомендуем использовать жесткие полиэтиленовые катетеры, которые не деформируются при их проведении через плотную желтую связку. После катетеризации люмбального канала к катетеру присоединяют удлинительную трубку (обычно от стерильной системы для инфузионной терапии) и размещают вдоль спины в краниальном направлении. Возле головы больного располагают стерильную закрытую емкость для сбора ликвора (рис. 6.27).
Антибиотики вводят эпизодически через резиновую вставку рядом с катетером. Дренаж пережимают, выводят от 3 до 10 мл ликвора с последующим замещением выведенного объема физиологическим раствором, имеющим температуру тела больного и содержащего антибактериальный препарат. Через 30 минут дренаж открывают и устанавливают на пассивный отток. При отсутствии побочных реакций, возникновении судорог и резких вегетативных проявлений (тахипноэ, тахикардии, артериальной гипертензии), эту манипуляцию повторяют 4-6 раз в сутки.
Признаками эффективности люмбального дренирования является снижение воспалительного цитоза ликвора и других проявлений менингита. При неэффективности лечения производят смену антибактериального препарата или рассматривают вопрос о дренировании других ликворных пространств. Подозрение на вентрикулит служит показанием к наружному дренированию желудочков.
Интратекально применяются антибиотики, исходя из характера и чувствительности микрофлоры. При возникновении менингита экстренность ситуации не позволяет ждать результатов посева ликвора, поэтому при интратекальном назначении антимикробных препаратов мы предлагаем учитывать данные мониторинга флоры конкретного отделения реанимации. Смену антибиотиков производят только при их неэффективности в течение 3-4 дней. Данные литературы позволяют ориентироваться только на использование устаревших антибактериальных препаратов, к которым утеряна чувствительность микрофлоры. В связи с этим по жизненным показаниям мы используем современные антибиотики.
Расчет дозы препарата производят следующим образом. Объем ликвора составляет 150 мл, что в 30 раз меньше объема циркулирующей крови. Исходя из этого, максимальную суточную дозу препарата уменьшают в 30 раз, а начальную дозу препарата снижают в 100 раз. Так как этиологическими агентами, вызывающими менингит, являются нозокомиальные микроорганизмы, то для интратекального введения выбирают такие антибактериальные препараты, которые «перекрывают» как Грамположительные (стафилококк и энтерококк), так и Грамотрицательные бактерии (синегнойную и кишечную палочки, клебсиеллу, акинетобактер).
Применяемые в нашей практике интратекально разовые дозы антимикробных препаратов, показавшие свою высокую эффективность: амикацин 50-100 мг, таривид (офлоксацин) 10-20 мг, максипим 50-100 мг, фортум 50-100 мг, меронем 10-20 мг. При торпидном течении менингита и недостаточной эффективности антибиотиков дозы препаратов по витальным показаниям повышают в 1,5-2 раза или комбинируют с введением ванкомицина (2,5-5 мг) или диоксидина (5-10 мг). Алгоритм лечения посттравматического менингита представлен в таблице 12.
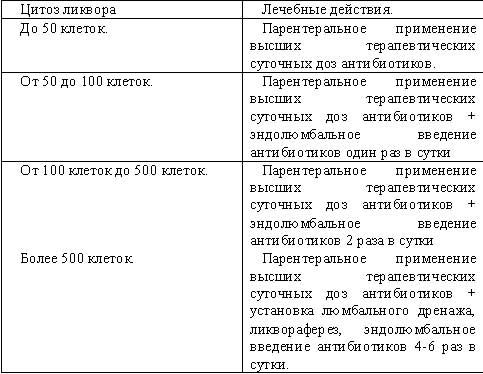 Табл.12. Алгоритм антибиотикотерапии менингита
Табл.12. Алгоритм антибиотикотерапии менингита
Побочные явления при эндолюмбальном введении антимикробных средств отмечены нами у четырех больных, что составляет менее 0,15%. В пяти случаях у этих больных при введении в спинномозговой канал антибиотиков мы наблюдали судорожный приступ. Следует отметить, что подобное осложнение может отмечаться и при широко используемом эндолюмбальном введении натриевой соли бензилпенициллина. Редкость таких осложнений не позволяет разработать необходимые меры профилактики. Однако у нас сложилось впечатление, что побочные эффекты при эндолюмбальном введении антибиотиков не наблюдаются при выраженном менингите. Судорожные проявления мы наблюдали у пациентов, выздоравливающих от менингита, с нормализующимся анализом ликвора.
В двух случаях отмечено появление нижней параплегии на фоне эндолюмбального введения диоксидина. В обоих случаях менингит был излечен, у одного пациента движения восстановились через месяц, у другого параплегия сохранялась через 3 месяца наблюдения. Мы не смогли связать это осложнение только с побочным эффектом диоксидина, так как возможной причиной мог быть слипчивый процесс в оболочках спинного мозга. В любом случае необходим контроль над состоянием двигательных функций нижних конечностей при эндолюмбальном применении антибиотиков и антисептиков.
В нашей практике люмбальные дренажи удаляют при цитозе ликвора менее 100 лейкоцитов в 1 мл. Введение антибиотиков прекращают при цитозе менее 50 лейкоцитов в 1 мл. Использование интратекального введения антибиотиков в сочетании с дренированием ликворных пространств позволило за 5 лет снизить летальность в отделении нейрохирургической реанимации НИИ скорой помощи им. Н.В. Склифосовского от посттравматического и послеоперационного менингита с 90 до 10%. Появился даже морфологический термин – «леченый менингит». Смысл этого термина в том, что пациент, перенесший менингит, может в последующем погибнуть от иных причин. При патологоанатомическом исследовании макроскопических признаков менингита не выявляется, и только микроскопически можно обнаружить помутнение мозговых оболочек, свидетельствующее о перенесенном их воспалении.
Мы отдаем себе отчет, что полученные данные нуждаются в проверке в рамках проспективного рандомизированного исследования. Однако высокая эффективность терапии ставит под сомнение этичность проведения данного исследования, в котором группой сравнения должны быть пациенты без интратекального введения препаратов и поэтому заведомо обреченные на летальный исход.
К сожалению, эндолюмбальное введение препаратов не позволяет достичь эффекта при нарушении сообщения гнойного очага с ликворной системой. Такая ситуация наблюдается при долго сохраняющемся вентрикулите, локальном менингоэнцефалите. Летальность при данных состояниях очень высокая (70-80%). Исход болезни фактически зависит от того, удастся ли хирургическим путем достичь дренирования очага и создать возможность подведения антибиотиков и антисептиков к месту воспаления.






